看護師国家試験出題範囲 目標Ⅱ.看護の対象および看護活動の場と機能について基本的な知識を問う。の『大項目』中に「人間のライフサイクル各期の特徴と生活」があり、『中項目』には今回のタイトルである「胎児期」があります。小項目として問われる内容は以下のとおりになります。
- 形態的発達と異常
胎児期とは
ヒトの成長発育過程の区分において、受精後9週目から出生までの約30週を指す語として用いられる表現。受精後2週目までを「卵体期」、同じく受精後8週目までを「胎芽期」といい、9週目から産まれ出るまでを「胎児期」という。生後は「乳児期」「児童期」といった区分がこれに連なります。
形態的発達と異常
受精卵から始まった新しい生命は、いくつかの成長段階を経ます。受精卵は、胚盤胞、胎芽、胎児へと成長します。
受精
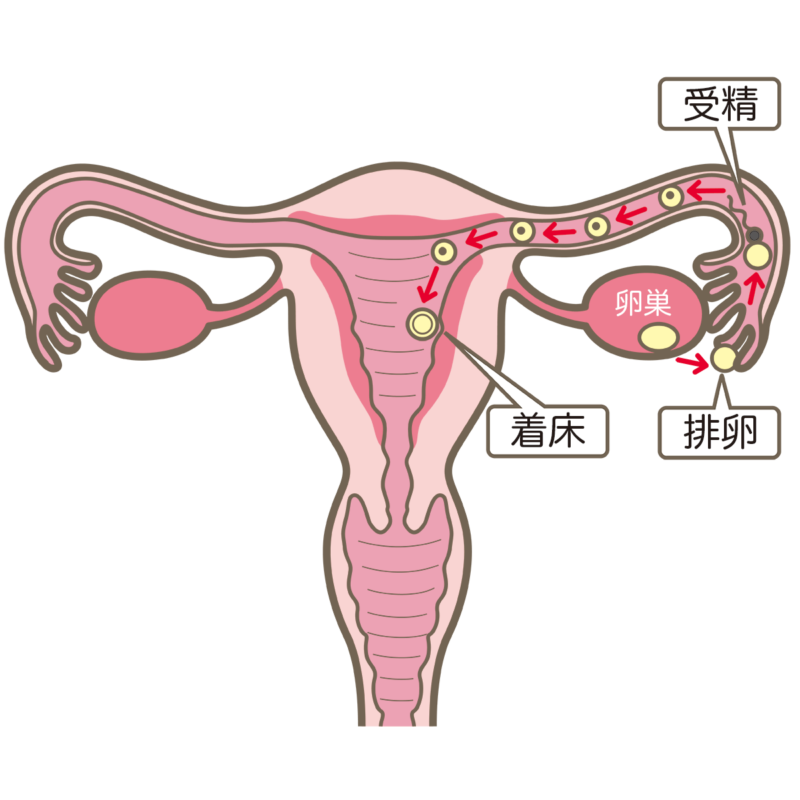
通常の月経周期では、最終月経の開始から約14日後に、どちらかの卵巣から1個の卵子が放出されるのが普通です。この卵子の放出は排卵と呼ばれます。放出された卵子は、卵管の漏斗状の開口部から卵管に速やかに入ります。
排卵期には子宮頸管の粘液が厚くなり伸びるので、精子は子宮の中に入りやすくなります。5分以内に精子は膣から子宮頸管を通って卵管という漏斗状の開口部に入り、そこで通常受精が行われます。卵管内の細胞は受精を助けます。
受精しなかった場合、卵子は卵管を伝って子宮に入り、そこで退化し、次の月経で子宮から排出されます。
精子が卵子の中に入ることで受精が成立します。卵管内の線毛の動きによって、受精卵(接合子)が卵管から子宮に運ばれ、3~5日後に子宮に入り、そこで退化し、次の月経時に排出される。
子宮の中で受精卵は分裂を続け、胚盤胞と呼ばれる空洞の球体を形成する。受精後6日目頃、胚盤胞は子宮壁に着床します。
複数の卵子が放出され受精した場合、複数の胎児(通常は双子)を持つ多胎妊娠となります。卵子と精子の遺伝子はそれぞれ微妙に異なるため、受精卵もそれぞれ異なる。その結果生まれる双子は二卵性双生児であり、1つの受精卵が分割開始後に2つの胚に分かれる場合は一卵性双生児となる。この場合、1個の卵子に1個の精子が受精するので、2個の胚の遺伝物質は同一です。
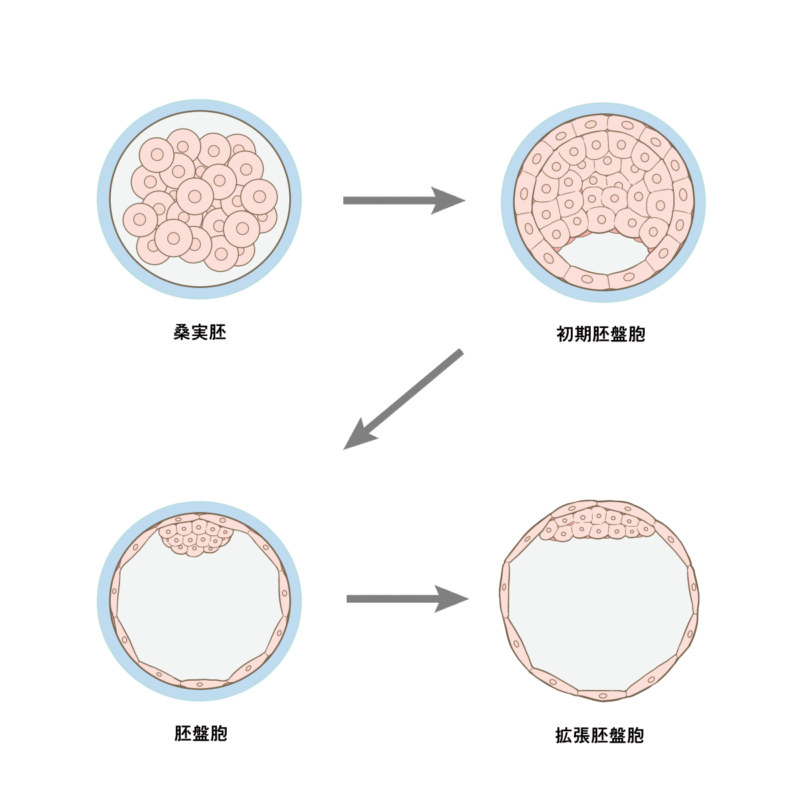
胚盤胞の発達
受精後6日目頃に胚盤胞が子宮内膜に付着します(通常は上部付近)。この過程を着床といい、受精後9~10日目までに完了します。
胚盤胞の壁は、ほとんどが1層の細胞でできていますが、中には3層、4層になっている細胞もあります。この厚くなった部分の内側の細胞が胎盤となり、外側の細胞が子宮内膜を破って胎盤となります。胎盤は、妊娠を維持するためにさまざまなホルモンを分泌しています。例えば、ヒト絨毛性ゴナドトロピンというホルモンを分泌し、卵巣からの排卵を抑制するとともに、エストロゲンやプロゲステロンの分泌を継続的に促しているのです。また、胎盤は母体から胎児へ酸素や栄養を運び、胎児から母体へ老廃物を運ぶ役割も担っています。
胎盤の細胞の一部は、成長する胚盤胞を包む外膜(絨毛膜)になります。細胞の一部は絨毛膜の内膜(羊膜)となり、ここから羊膜腔が形成される。羊膜腔が形成される頃(受精後10~12日まで)には、胚盤胞は胚珠とみなされます。羊膜腔は羊水という透明な液体で満たされており、胚の成長とともに大きくなり、胚は羊水の中に浮くことができる。
胎芽の発達
次の段階は胚で、羊膜腔の両側の子宮内膜(子宮の内側を覆う組織)の下で発育します。この段階で、体のさまざまな器官と、体の各部分の構造のほとんどが形成されます。多くの器官が形成され始めるのは受精後約3週間で、これは妊娠5週に相当します(妊娠週数は受精の約2週間前の最終月経の初日から数えるため)。この時期、胎児は細長くなり、初めて人間らしい形が認識できるようになります。やがて、脳や脊髄となる部分(神経管)が形成され始める。心臓や主要な血管は早くから(受精後16日目頃までに)形成され始め、20日目には心臓が血管に液体を送り始め、その翌日には最初の赤血球が出現します。受精卵と胎盤の血管は成長を続けます。
受精後約10週(妊娠12週に相当)には、ほぼすべての臓器が完全に形成されます。例外は脳と脊髄で、これらは妊娠期間中も形成・発達を続けます。奇形(先天性欠損症)の多くは、この器官形成の時期に発生します。この時期の胚は、薬物、放射線、ウィルスの影響を最も受けやすくなっています。したがって、妊婦は、母体の健康を守るために不可欠と考えられる場合を除き、この時期に生ウイルスワクチンを接種したり、薬剤を使用したりすることを控える必要があります。
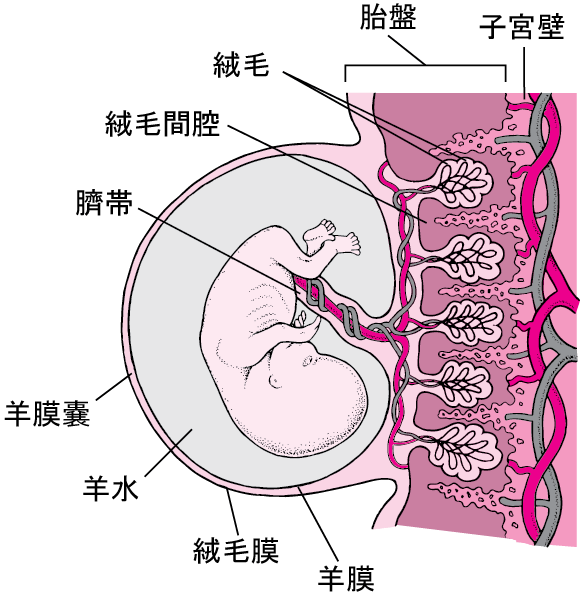
妊娠8週目は、胎盤と胎児が発育を始めてから6週目にあたります。胎盤から細かい毛状の突起(絨毛)が伸び、子宮壁の中に入っていきます。胚から発した血管は、臍帯を通じて胎盤に入り、絨毛の中に伸びていきます。
絨毛膜を流れる胚の血液と、絨毛膜の周囲の空間(間質)を流れる母親の血液は、薄い膜で隔てられています。
この膜には次のような働きがあります。
①この膜を通して母体の血液と胚の血液の間で物質の交換を行う。
②母体の抗体(異物から体を守るために免疫系が作り出すタンパク質)は大きすぎてこの膜を通過できないため、母体の免疫系による攻撃から胚を保護する。
胚は、羊膜腔を満たす液体(羊水)の中に浮かんでいます。
羊水には次のような役割があります。
①胚が自由に成長するための空間を提供する。
②胚を損傷から保護する。
③羊水腔は弾力性があり、耐久性がある。
胎児と胎盤の発達
受精から8週間後(妊娠10週目)、胚は胎児とみなされる。この期間、すでに確立されている構造は、引き続き成長・発達します。各妊娠期間には、以下のような特徴があります。
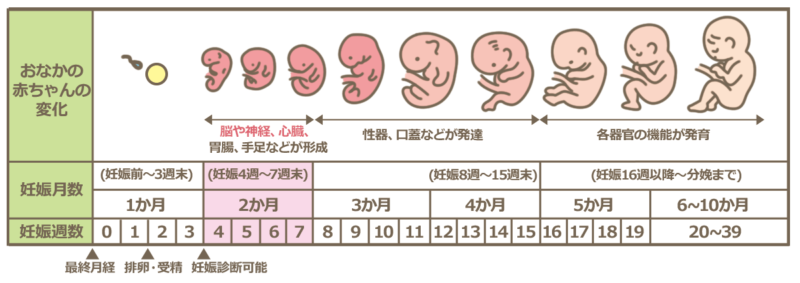
- 妊娠12週まで:胎児が子宮全体を占めるようになります。
- 妊娠14週頃まで:性別の判定が可能になります。
- 妊娠16~20週頃まで:多くの場合、胎動が感じられるようになります。一般に初産婦よりも経産婦の方が2週間ほど早く胎動を感じます。
- 妊娠24週頃まで:胎児が子宮の外でも生存できる可能性が出てきます。
肺は出産間近まで発達を続けます。脳は妊娠期間を通じて新しい細胞を蓄え続け、生後1年まで増え続けます。
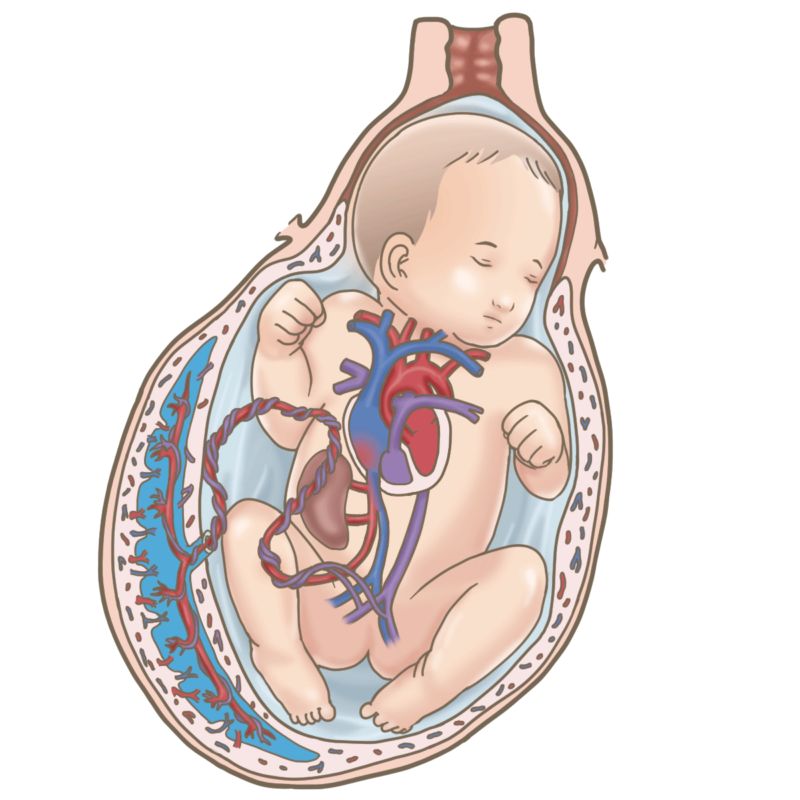
胎盤が発達すると、胎盤から子宮壁に向かって細かい毛のような突起(絨毛)が伸びてきます。この突起(絨毛)は、木のように枝分かれを繰り返す複雑な構造をしています。
この絨毛によって、子宮壁と胎盤の接触面積が増え、大量の栄養や老廃物の交換が可能になるのです。
胎盤は18~20週までに完成しますが、妊娠期間中も成長し続けます。出産時の胎盤の重さは約450gです。
先天異常の概要
先天異常あるいは先天奇形は、出生前の段階で生じる身体的な異常のことをいいます。それらの異常はたいてい出生時、あるいは生後1年以内に明らかになります。
先天性異常または先天性奇形は、出生前の期間に発生する身体的な異常です。通常、出生時または生後1年以内に明らかになります。
ほとんどの先天性異常の原因は不明ですが、感染症、遺伝、特定の環境因子によって先天性異常の発症リスクが高まります。
出生前の段階では、母体の危険因子、超音波検査の結果、時には血液検査、羊水穿刺、絨毛膜絨毛サンプリングに基づいて診断されます。
出生後の段階では、身体検査、画像検査、血液検査の結果に基づいて診断されます。
先天異常の中には、妊娠中の栄養状態の維持、禁酒、放射線被曝の回避、特定の薬剤の使用を控えることで予防できるものがあります。
先天性異常の中には、外科的に治療できるものもあれば、薬物療法で対処できるものもあります。
先天異常は、以下のように、あらゆる臓器のあらゆる部分に生じる可能性があります。
- 骨、関節、筋肉
- 脳および脊髄
- 消化管
- 心臓
- 尿路と 性器 など
先天異常は5歳までの小児のうち約7.5%にみられると言われてますが、これらの多くは軽度のものと言われています。重度の先天異常は新生児の約3~4%でみられると言われています。
複数の先天異常が1人の小児にみられることもあります。
先天異常の原因と危険因子
一個の受精卵が、一人の人間を構成する数百万の分化した細胞に成長する過程の複雑さを考えると、先天性異常が珍しくないことは驚くにはあたらないことです。ほとんどの先天性異常の原因は不明といわれていますが、特定の遺伝的および環境的要因によって、先天性異常が発生する可能性が高くなります。これらの要因には、放射線への曝露、特定の薬剤(妊娠中に問題を引き起こす可能性のある主な薬剤*)、アルコール、栄養不良、母体の特定の感染症、遺伝性疾患などが含まれます。
回避可能なリスクもあります。先天性異常の中には、妊婦が健康的な生活習慣をどれだけ厳密に守っていても起こるものもあります。多くの先天性異常は、女性が妊娠を意識する前におこっていると言われています。
有害物質(催奇形物質)への曝露
催奇形性物質とは、先天性異常を引き起こす、またはその可能性を高める物質のことです。催奇形性物質には以下のようなものがあります。
- 放射線(X線を含む)
- 特定の 薬剤
- 毒性物質(アルコールを含む)
催奇形物質に暴露されると、まさにその時期に発達しつつある胎児の器官に最も影響を及ぼします。例えば、脳の特定の部分が発達している時期に胎児が催奇形物質に暴露された場合、この重要な時期の前後に暴露された場合よりも、異常が発生する可能性が高くなります。
栄養
胎児の健康を維持するためには、栄養価の高い食事を心がけることが必要です。例えば、食事で葉酸(フォレート)が不足すると、胎児が二分脊椎や神経管欠損症などの脳や脊髄の異常を発症する可能性が高くなります。また、口唇裂(上唇の分離)や口蓋裂(口の中の屋根の裂け目)を発症する可能性が高くなります。
また、母親の肥満も神経管欠損症のリスクを高めるといわれています。
遺伝および染色体に関する要因
染色体異常や遺伝子異常が起こることがあります。
それらは両親から遺伝し、両親自身がその異常の影響を受けている場合もあれば、両親がその異常を引き起こす遺伝子の保因者である場合もあります。保因者とは、ある病気の原因となる異常な遺伝子を保有しているが、まだその病気の症状を発症していない人のことです。
しかし、多くの先天性異常は、子供の側の新たな染色体異常や遺伝子変異によって引き起こされ、両親から遺伝するものではありません。
多くの場合、遺伝的要因による先天性異常は、体の一部分の明らかな奇形にとどまらず、体の他の部分にも影響を及ぼす可能性があります。
感染症
特定の感染症は、胎児に先天性欠損症を引き起こすことがあります。感染症が先天性欠損症を引き起こすかどうかは、感染症が胎児に影響を与えた時点の胎児の年齢(週数)によって異なります。
先天異常を引き起こすことが多い感染症としては、以下のものがあります。
- 水痘(水ぼうそう)
- サイトメガロウイルス感染症
- 伝染性紅斑(パルボウイルスB19感染症、リンゴ病)
- ヘルペスウイルス感染症
- 風疹
- 梅毒
- トキソプラズマ症(ネコのトイレの中で感染する可能性あり)